Thông báo
Vui lòng điền vào thông tin bên dưới
Khẩn cấp
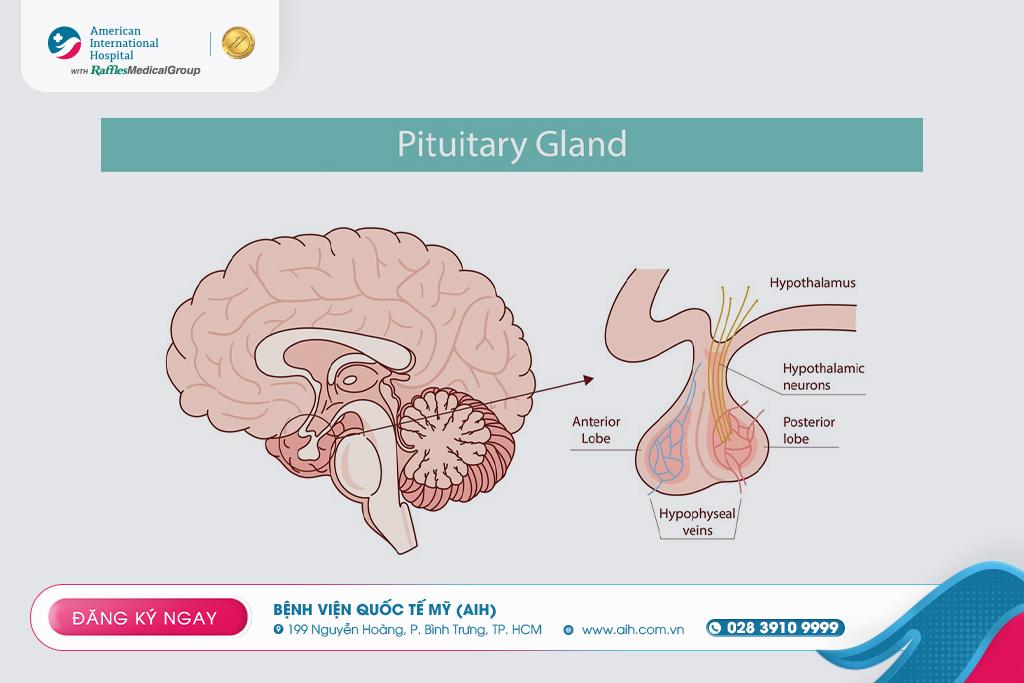
U TUYẾN YÊN – KHỐI U NHỎ, TÁC ĐỘNG LỚN ĐẾN CÂN BẰNG HORMON CƠ THỂ
Tưởng chừng “u tuyến yên” là khái niệm xa lạ, nhưng thực tế, khoảng 10% dân số có thể phát triển adenoma tuyến yên trong suốt cuộc đời. Nếu không được phát hiện và điều trị sớm, khối u này có thể gây ra rối loạn nội tiết, suy giảm thị lực và ảnh hưởng nghiêm trọng đến chất lượng cuộc sống.
U tuyến yên được chia thành u tiết hormon và u không tiết hormon. Nhiều khối u nhỏ có thể không gây triệu chứng rõ ràng, nhưng khi phát triển lớn hơn, chúng có thể chèn ép mô não, dây thần kinh thị giác và gây rối loạn nội tiết nghiêm trọng, ảnh hưởng đến toàn bộ hệ thống điều hòa của cơ thể.
Các dạng u & triệu chứng
1. Phân loại theo chức năng
U chức năng (endocrine-active) - sản xuất hormon thừa
Có thể gây ra các hội chứng như Cushing (ACTH), acromegaly / tăng GH, prolactinoma (tăng prolactin)
Ví dụ: u prolactin là loại phổ biến, có thể dẫn đến rối loạn kinh nguyệt, tiết sữa không trong thời kỳ mang thai, yếu sinh lý, vô sinh.
U không chức năng (nonfunctional) - không tiết hormon nổi bật
Thường chỉ biểu hiện khi khối u lớn hoặc chèn ép, gây đau đầu, rối loạn thị lực, suy tuyến yên thứ phát
2. Kích thước & ý nghĩa
Microadenoma: < 10 mm
Macroadenoma: ≥ 10 mm — có khả năng chèn ép mô xung quanh nhiều hơn, gây rối loạn thị giác hoặc suy nội tiết
3. Triệu chứng có thể gặp
Đau đầu kéo dài
Rối loạn thị lực, thu hẹp thị trường nhìn (nếu chèn ép dây thần kinh thị giác)
Rối loạn kinh nguyệt, tiết sữa bất thường (nữ)
Yếu sinh lý, vô sinh, giảm ham muốn (nam)
Biến đổi hình thể (trong acromegaly: to tay chân, mặt thay đổi)
Tăng cân, mệt mỏi, da dễ bầm (nếu rối loạn hormon)

Chẩn đoán & Phương pháp điều trị
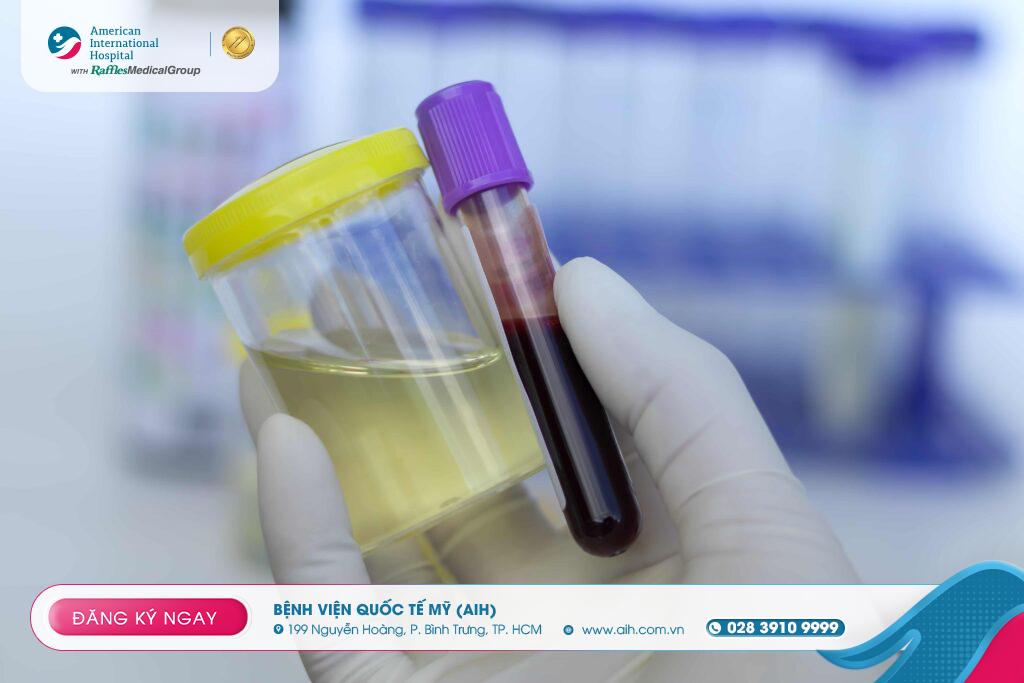
1. Quy trình chẩn đoán
Xét nghiệm máu & nước tiểu để định lượng hormon (prolactin, GH / IGF-1, ACTH, cortisol, TSH, testosterone… )
Chụp MRI tuyến yên là phương pháp hình ảnh chuẩn để xác định vị trí, kích thước, mở rộng khối u
Khám thị trường nhìn nếu có nghi ngờ chèn ép dây thị giác
Trong một số trường hợp, sinh thiết mô u nếu cần, nhưng thường khối u được đánh giá qua hình ảnh + xét nghiệm hormon.
2. Điều trị đa mô thức
Quan sát
Áp dụng trong trường hợp khối u nhỏ, không gây triệu chứng và không tiết hormon dư thừa.
Theo dõi định kỳ bằng MRI và xét nghiệm hormon.
Điều trị nội khoa
Dùng thuốc để kiểm soát tình trạng tiết hormon dư thừa (ví dụ: thuốc ức chế hormon).
Có thể được chỉ định sau phẫu thuật hoặc khi phẫu thuật không loại bỏ hoàn toàn khối u.
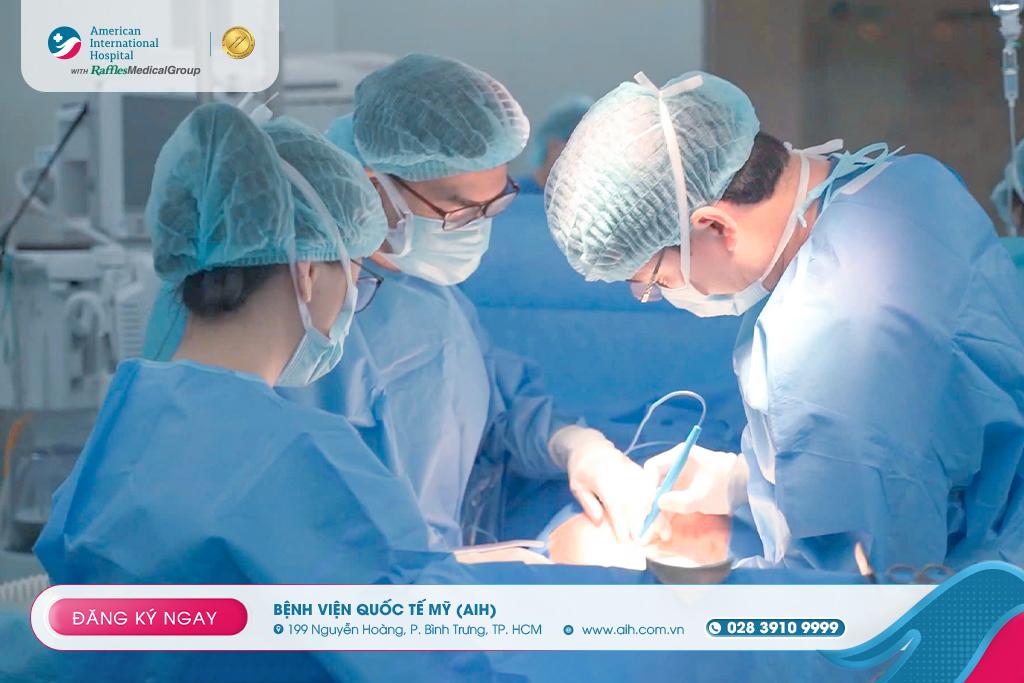
Phẫu thuật
Phẫu thuật thường được cân nhắc khi khối u gây chèn ép (ví dụ: chèn dây thần kinh thị giác), hormon dư không kiểm soát được bằng thuốc, hoặc khối u tiếp tục phát triển.
Phẫu thuật nội soi qua đường mũi (endonasal endoscopic surgery) cho hầu hết các khối u lành tính có thể tiếp cận được.
Ưu điểm: ít xâm lấn, hồi phục nhanh, không để lại sẹo trên mặt hoặc da đầu.
Trong quá trình mổ, Hopkins sử dụng hình ảnh vi phẫu và dẫn hướng ảnh (intraoperative MRI / CT) để đảm bảo loại bỏ khối u tối đa mà không gây tổn thương mô lành.
Trong những trường hợp khối u lớn hoặc khó tiếp cận, phẫu thuật mở (craniotomy) có thể được thực hiện.
Xạ trị và phương pháp xạ (radiosurgery / proton therapy)
Áp dụng khi khối u không thể được loại bỏ hoàn toàn hoặc tái phát.
Sử dụng liệu pháp proton hoặc radiosurgery (như GammaKnife hoặc các phương pháp chiếu tập trung cao) để nhắm chính xác vào tế bào u, hạn chế tổn thương mô lành.
Tuy nhiên, xạ trị có thể khiến tuyến yên suy giảm chức năng sau nhiều năm, do đó người bệnh cần được theo dõi và bổ sung hormon khi cần thiết.
Làm thế nào để phòng ngừa u tuyến yên?
Hiện chưa có biện pháp phòng ngừa đặc hiệu để ngăn ngừa hoàn toàn u tuyến yên, vì phần lớn các khối u này hình thành do sự tăng sinh bất thường của tế bào tuyến yên - nguyên nhân chính xác vẫn chưa được xác định rõ. Tuy nhiên, có thể giảm thiểu nguy cơ phát hiện muộn và biến chứng bằng cách duy trì kiểm tra sức khỏe định kỳ và quản lý tốt các yếu tố nguy cơ nội tiết.
1. Khám sức khỏe định kỳ & tầm soát sớm
Khám nội tiết định kỳ giúp phát hiện sớm rối loạn hormon hoặc những bất thường tại tuyến yên, đặc biệt khi có các dấu hiệu như:
Mệt mỏi kéo dài không rõ nguyên nhân
Rối loạn kinh nguyệt hoặc tiết sữa bất thường
Giảm ham muốn, khó thụ thai hoặc rối loạn sinh sản
Thị lực giảm, nhìn mờ hai bên
2. Quản lý rối loạn nội tiết & bệnh nền
Một số bệnh lý như Cushing, acromegaly, tiểu đường hoặc rối loạn tuyến giáp có thể là dấu hiệu của bất thường tuyến yên hoặc làm nặng thêm tình trạng hormon.
Điều trị sớm các rối loạn nội tiết và duy trì sự cân bằng hormon đóng vai trò quan trọng trong việc ngăn ngừa sự phát triển của khối u tuyến yên cũng như phòng tránh các biến chứng lâu dài.
3. Chăm sóc sức khỏe tổng thể
Duy trì chế độ ăn cân bằng: đủ protein, rau xanh, vitamin B, C, D, và hạn chế chất béo bão hòa.
Giữ giấc ngủ ổn định và giảm stress, vì căng thẳng kéo dài có thể ảnh hưởng đến vùng dưới đồi – tuyến yên – thượng thận.
Tránh lạm dụng thuốc steroid hoặc hormone ngoại sinh (ví dụ thuốc tăng cơ, thuốc tránh thai nội tiết kéo dài mà không có chỉ định), vì có thể làm rối loạn trục nội tiết.

4. Theo dõi sau điều trị
Với bệnh nhân đã được điều trị u tuyến yên, các chuyên gia khuyến cáo theo dõi định kỳ suốt đời bằng MRI và xét nghiệm hormon để phát hiện tái phát hoặc biến chứng sớm.
Dù chưa có cách nào đảm bảo ngăn ngừa hoàn toàn u tuyến yên, nhưng việc chủ động quan tâm sức khỏe nội tiết, phát hiện sớm thay đổi hormon và tầm soát định kỳ là yếu tố quan trọng nhất để bảo vệ sức khỏe lâu dài.
Một khối u nhỏ ở tuyến yên có thể làm thay đổi cả cơ thể, từ giấc ngủ, cân nặng đến tâm trạng và khả năng sinh sản. Nhưng nếu được phát hiện sớm và điều trị đúng hướng, hầu hết người bệnh có thể hồi phục hoàn toàn.
Đừng chờ đến khi triệu chứng trở nên rõ rệt. Khám định kỳ, theo dõi sức khỏe nội tiết là bước đầu tiên để bạn bảo vệ “nhà điều phối hormone” – tuyến yên và giữ trọn cân bằng cho cơ thể.
Nguồn tham khảo:
Tìm kiếm
Tin tức
Bác sĩ

































































Để lại bình luận